Erythrodermie, auch als exfoliative Dermatitis (ED) bekannt, ist ein häufiger Begriff, der im Zusammenhang mit dermatologischen Erkrankungen verwendet wird. Es ist keine separate Krankheitseinheit. Es ist ein Symptomkomplex, der eine Manifestation verschiedener Krankheiten sein kann. Wie sieht Erythrodermie aus und was verursacht sie? Kann es behandelt werden? Ist es gefährlich?
Erythrodermie oder exfoliative Dermatitis (exfoliative Dermatitis, ED) betrifft häufiger Männer als Frauen (Verhältnis ca. 3: 1). Das Alter, in dem Symptome auftreten, hängt von der Ätiologie ab, obwohl angenommen wird, dass es in den meisten Fällen Menschen über 40 betrifft (die Ausnahme ist Erythrodermie, die im Verlauf von atopischer Dermatitis, seborrhoischer Dermatitis und Ritter-Krankheit auftritt, d.h. Peeling der Haut von Neugeborenen).
Erythrodermie: Symptome
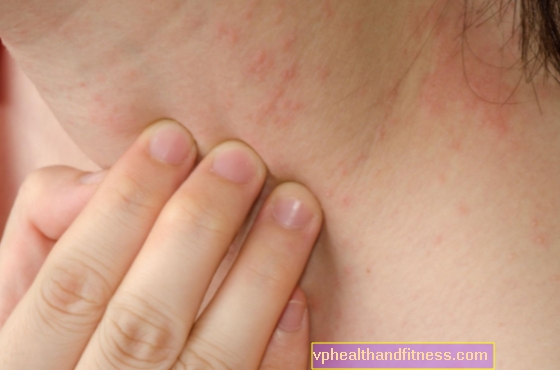
Erythrodermie ist entzündlich. Das wichtigste Merkmal ist eine allgemeine Hautrötung, die mehr als 90 Prozent der Oberfläche bedeckt.
Normalerweise geht es mit einem intensiven Peeling einher, das 2-6 Tage nach Auftreten der Rötung auftritt - zunächst im Flexionsbereich.
Die Haut ist warm und die Läsionen können von anhaltendem Juckreiz begleitet sein, was zu einem Fadenkreuz führt.
Eine längere Ertythrodermie kann zu Störungen der Hautanhänge führen. Die Nägel führen zu Haarausfall, Streifenbildung und Verdickung und folglich zu Onycholyse oder Ablösung der Nagelplatte von der Plazenta.
Die Haut ist auch geschwollen. Besonders charakteristisch ist die Schwellung der Augenlider, die das sogenannte verursacht Ektropium, d. h. das untere Augenlid kräuselt sich nach außen.
Chronische Fälle können zu lokalen oder diffusen vitiligoähnlichen Pigmentstörungen führen, was insbesondere bei der schwarzen Rasse auffällt.
Man sollte sich auch an die Koexistenz von Läsionen und Eruptionen erinnern, die für die Krankheiten charakteristisch sind, die einem bestimmten Fall von Erythrodemie zugrunde liegen.
Erythrodermie: Ursachen
Die Ätiologie der exfoliativen Dermatitis ist sehr unterschiedlich. Zweifellos besteht sein Hintergrund aus komplexen immunologischen Prozessen. Es kann primär sein oder sekundär zu anderen Hauterkrankungen erscheinen.
Medikamente sind ein wichtiger Auslöser der primären ED. Die Liste der möglichen Schuldigen ist sehr lang. Chemotherapeutika aus verschiedenen Gruppen können auslösende Faktoren sein, einschließlich
- Neuroleptika
- Antibiotika
- Medikamente gegen Tuberkulose
- Krebsmedikamente
Es gibt eine ebenso lange Liste von Hauterkrankungen, bei denen der Verlauf der Erythrodermie sekundär sein kann:
- Psoriasis - die übliche Ursache für Erythrodermie ist in diesem Fall die systemische Anwendung von Steroiden (andere Auslöser können Malariamedikamente, Lithiumpräparate, Verbrennungen während der PUVA-Therapie sein).
- Pityriasis rubra pilaris
- atopische Dermatitis
- Kontakt Ekzem
- seborrhoische Dermatitis
- Pemphigus
- Pemphigoid
- Erythema multiforme (insbesondere seine schwersten Formen, bei denen es sich möglicherweise um Arzneimittelreaktionen handelt - Stevens-Johnson-Syndrom und Lyell-Syndrom, d. h. toxische epidermale Nekrolyse)
- Sezary-Syndrom und Mycosis fungoides - kutane T-Zell-Lymphome
Symptome einer Erythrodermie, die ohne vorherige Hautläsionen auftritt, erfordern eine sorgfältige Diagnose, da sie eine kutane Manifestation neoplastischer Erkrankungen sein können, insbesondere einer malignen Hyperplasie des hämatopoetischen Systems - Lymphome und Leukämien. Andere Krebsarten, die mit assoziiert sein können, sind:
- Lungenkrebs
- Darmkrebs
- Eileiterkrebs
Erythrodermie kann daher genannt werden paraneoplastisches Syndrom.
Es ist erwähnenswert, dass eine exfoliative Dermatitis auch im Verlauf einer HIV-Infektion und bei GVHD (ang. Transplantat-gegen-Wirt-Krankheit), d. h. Transplantat-gegen-Wirt-Krankheit - resultierend aus einer unerwünschten Reaktion im Organismus des Transplantatempfängers unter dem Einfluss eingeführter antigenisch fremder Lymphozyten.
Etwa 30% der Erythrodermie sind idiopathisch (ohne nachgewiesene Ursache). In der Literatur wird dieser Charakter manchmal als "Red-Man-Syndrom" bezeichnet.
Ist Erythrodermie gefährlich?
Das klinische Bild der Erythrodermie kann variabel sein und sich je nach Ursache in Schwere und Dynamik des Verlaufs unterscheiden.
Erythrodermie ist eine potenziell lebensbedrohliche Erkrankung. Eine verzögerte Behandlung kann sogar zu einem Schock führen.
Durch die Ausdehnung der kleinen Blutgefäße der Haut wird die Thermoregulation beeinträchtigt - der Wärmeverlust steigt drastisch an. Die Folge ist auch der gestörte Flüssigkeitshaushalt im Körper. Dehydration und Elektrolytstörungen schreiten voran.
Ein erhöhter kutaner Blutfluss führt zu einer Erhöhung des Herzzeitvolumens (hyperkinetischer Kreislauf), was letztendlich zu einer Herzinsuffizienz führen kann.
Entzündungen, die sich auf einer so großen Oberfläche wie der Haut entwickeln, führen zu einem starken Anstieg des Stoffwechsels, der sich unter anderem in folgenden Faktoren widerspiegelt. beeinträchtigte die Produktion von Proteinen in der Leber (Albumin) und infolgedessen Ödeme.
Mit Erythrodemie verbundene Immunschwäche bringt weitere Bedrohungen mit sich. Es kann zu einer Sekundärinfektion der Hautläsionen und einer Lungenentzündung kommen, die tödlich sein kann.
Erythrodermie: Behandlung
Patienten mit schweren Symptomen müssen häufig ins Krankenhaus eingeliefert werden. Pädiatrische Patienten verdienen besondere Aufmerksamkeit. In dieser Gruppe tritt die klinische Verschlechterung viel schneller und schneller auf. In den schwersten Fällen kann eine Überwachung der Vitalfunktionen und eine intensive Therapie erforderlich sein.
Die Erstbehandlung bei generalisierter schwerer Erythrodemie ist unabhängig von der Ätiologie dieselbe. Der Schlüssel besteht darin, Wasser- und Elektrolytverluste auszugleichen.
Die topische Behandlung umfasst hauptsächlich die langfristige Befeuchtung der Haut mit feuchten Verbänden, die Anwendung von Weichmachern und topischen Steroidmedikamenten.
Um die akute Phase der Symptome zu kontrollieren und eine weitere Exazerbation zu verhindern, kann es erforderlich sein, Steroide auch systemisch einzusetzen.
Hilfreich ist auch die Zufuhr von Antihistaminika, die das Juckreizgefühl lindern.
Die Faktoren der Sekundärinfektion sind wiederum eine Voraussetzung für die Durchführung einer Antibiotikatherapie.
Erythrodermie: Prognose
Die Prognose einer Erythrodermie hängt weitgehend von ihrem Hintergrund ab.
Wenn die zugrunde liegende Ursache (z. B. ein Medikament) beseitigt wird, klingen die Symptome ohne Folgen ab und die Prognose ist im Allgemeinen gut.
Eine exfoliative Dermatitis infolge anderer Erkrankungen kann erneut auftreten und erfordert in erster Linie eine Optimierung der Behandlung der Grunderkrankung und die Vermeidung von Faktoren, die eine Exazerbation auslösen können.








---na-czym-polega.jpg)







--zasady-i-efekty-diety-skrobiowej.jpg)

-na-czym-polega-i-dlaczego-jest-krytykowana.jpg)
-megaloblastyczna---przyczyny-objawy-i-leczenie.jpg)
